Você já sabe o que é a “Linfangioleiomiomatose” (LAM)?
O que é a Linfangioleiomiomatose (LAM)?
Essa é uma doença rara, caracterizada atualmente como uma neoplasia metastática de baixo grau, com quase exclusiva ocorrência no sexo feminino. Trata-se de uma doença sistêmica que está associada à proliferação das células musculares atípicas, podendo causar obstrução de vias aéreas e de vasos sanguíneos nos pulmões e, com o tempo, dificuldade de oxigenação adequada do organismo.
A condição surge a partir de uma fonte desconhecida de células musculares atípicas e se espalha através dos vasos linfáticos, atingindo principalmente o pulmão e desencadeando um remodelamento cístico.
Há dois tipos de LAM: a LAM esporádica (S-LAM, não hereditária) e a LAM associada à esclerose tuberosa (TSCLAM, hereditária). Afeta principalmente mulheres jovens, geralmente entre a puberdade e a menopausa, ocorrendo esporadicamente ou como parte do complexo de esclerose tuberosa. A LAM é agressiva por natureza e pode resultar em insuficiência respiratória.
Principais características da LAM
É caracterizada por uma proliferação anormal de células do músculo liso imaturo (células LAM) que crescem de maneira aberrante nas vias aéreas, espaço parenquimatoso dos pulmões e vasos sanguíneos, determinando o aparecimento de lesões císticas pulmonares.
Essa exacerbação celular pode obstruir os bronquíolos, levando a uma obstrução pulmonar, retenção de ar durante a expiração (aprisionamento aéreo), lesões císticas e pneumotórax. A causa da LAM está associada à ativação inadequada da sinalização alvo de rapamicina em mamíferos (mTOR -Mammalian Target of Rapamycin), que regula o crescimento celular e linfangiogênese.
Acredita-se que a produção pelas células LAM de metaloproteases e fatores de crescimento linfangiogênicos, como fator de crescimento endotelial vascular (VEGF)-D, contribui para a destruição cística do pulmão e desenvolvimento de manifestações linfáticas da doença (derrame quiloso e linfangiomiomas).
Incidência e Prevalência
Linfangioleiomiomatose (LAM) é uma doença rara que afeta predominantemente o sexo feminino, com incidência entre 0,5 a 1 por 1.000.000 de mulheres no mundo.
Embora homens e crianças tenham sido relatados com LAM, tal ocorrência é altamente incomum, sendo a LAM uma das doenças mais gênero específica já descrita.
A LAM ocorre com maior frequência em pacientes com complexo esclerose tuberosa, um distúrbio autossômico dominante causado por mutações no TSC1 ou TSC2 e caracterizados por retardo mental, autismo, convulsões e lesões hamartomatosas no cérebro, coração, pele, rim, olhos, pulmões e fígado.
A forma não herdada de LAM, denominada LAM esporádica, é causada por mutações somáticas do gene TSC2 e estima-se tenha prevalência de aproximadamente 3,3 a 7,7 por 1.000.000 de mulheres. A LAM esporádica afeta cerca de 1 / 500.000 - 1/125.000 mulheres adultas na Europa.
A esclerose tuberosa está presente em 1 em 6.000 nascimentos. LAM pulmonar está presente em até 30-40% dos casos de esclerose tuberosa em adultos.
Quadro clinico
As manifestações definidoras da doença são respiratórias. A maioria das pacientes com LAM apresentam, inicialmente, sintomas leves porém de caráter progressivo. O sintoma mais comum é a dispneia progressiva, podendo ser acompanhada de tosse geralmente seca e eventos de pneumotórax.
Aproximadamente um terço das pacientes apresenta pelo menos um episódio de pneumotórax ao longo da vida. Outras queixas respiratórias menos comuns incluem infecções respiratórias e hemoptise. Com o passar do tempo os sintomas vão se intensificando, podendo levar à insuficiência respiratória crônica, inclusive com indicação de transplante pulmonar em casos de doença avançada.
Manifestações extrapulmonares também podem ocorrer. Observa-se uma alta incidência de angiomiolipomas, principalmente localizados nos rins e geralmente assintomáticos (hemorragia desses angiomiolipomas é raro, porém pode ocorrer). Podem ser observados ascite quilosa, linfadenopatia abdominal e torácica e linfangioleiomiomas.
Quase todos os casos de LAM são diagnosticados em mulheres durante o período reprodutivo, com poucos casos se desenvolvendo antes da puberdade ou após a menopausa, sugerindo um papel dos hormônios sexuais femininos na patogênese da doença. Os sintomas podem piorar durante a gravidez devido maior exposição ao estrógeno neste período.
Cada vez mais as pacientes são identificadas com doença precoce ou sem sintomas durante realização de tomografia computadorizada para problemas não relacionados. A radiografia de tórax geralmente é normal no início da doença, mas pode revelar cistos pulmonares, pneumotórax ou efusões quilosas.
Mais comumente, o possível diagnóstico de LAM é levantado pela primeira vez pelo achado de cistos pulmonares em uma tomografia computadorizada de tórax.
Diagnóstico
Deve-se suspeitar de LAM em mulheres na idade reprodutiva que apresentem dispneia progressiva, pneumotórax recorrente ou derrame pleural quiloso.
Na investigação diagnóstica, o teste da função pulmonar é o método mais simples para testar o acometimento pulmonar, ao demostrar evidências de obstrução ao fluxo de ar e/ou capacidade de difusão prejudicada; a tomografia computadorizada do tórax e do abdômen devem ser realizadas para detectar a presença de cistos pulmonares e anormalidades abdomino-pélvicas, como linfangioleiomiomas.
Características da LAM na tomografia computadorizada de alta resolução (TCAR) incluem a presença de cistos múltiplos, bilaterais, redondos, bem definidos, relativamente uniformes e de paredes finas em uma distribuição difusa. O parênquima pulmonar interveniente geralmente parece normal na TCAR.
Outras características associadas que podem ser observadas na TCAR em alguns pacientes com LAM incluem a presença de: derrame pleural quiloso, pneumotórax, opacidade em vidro fosco sugestivo de congestão quilosa ou múltiplos nódulos minúsculos característicos da hiperplasia multifocal micronodular de pneumócitos (em pacientes com TSCLAM).
Segundo as orientações da European Respiratory Society (ERS) para diagnosticar-se a LAM é necessário dispor de: um exame de tomografia computorizada que mostre cistos no pulmão, e outra evidência, por exemplo., esclerose tuberosa, tumor renal, quilotórax.
Nível sérico elevado de uma proteína chamada fator de crescimento endotelial vascular D (VEGF-D) também pode ajudar a diagnosticar LAM. Em casos muito raros, quando não for possível fazer um diagnóstico a partir de uma combinação dos critérios acima referidos, pode ser necessário realizar biopsia pulmonar.
Segundo a American Thoracic Society e Japanese Respiratory Society o diagnóstico de LAM deve ser estabelecido em uma abordagem algorítmica que progride do método menos ao mais invasivo, necessários para confirmar o diagnóstico de LAM.
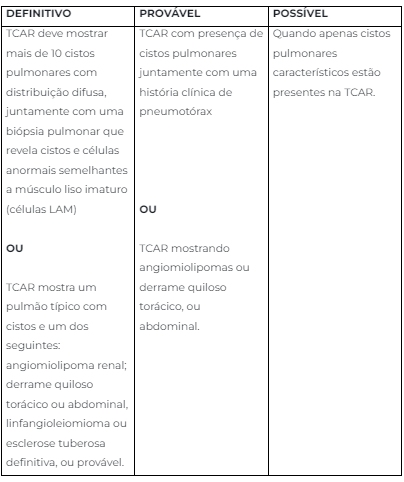
O diagnóstico de LAM pode ser definitivo, provável ou possível (Quadro 1).
Quadro 1: Critérios diagnósticos para LAM:
TCAR: Tomografia computadorizada de alta resolução
A elevação do nível sérico do fator de crescimento endotelial vascular D (VEGF-D) maior que 800 mg/L é específico da LAM e confirma o diagnóstico diante de um quadro provável.
Na possível LAM, se a esclerose tuberosa também estiver presente, a TSCLAM pode ser considerada como diagnosticada.
Diagnostico diferencial
Não raramente, as pacientes recebem outros diagnósticos, uma vez que muitos sintomas são semelhantes aos de asma, doença pulmonar obstrutiva crônica (DPOC) e bronquite.
Os achados de cistos pulmonares não são específicos para LAM, apesar de ser o achado mais relevante para suspeição diagnóstica.
Outras doenças também podem se apresentar com presença de cistos pulmonares e devem ser consideradas no contexto de diagnóstico diferencial. São elas: DPOC (enfisema), doença de Birt-Hogg-Dubé, histiocitose de células de Langerhans, síndrome de Sjögren, pneumonia intersticial linfocítica, neurofibromatose tipo 1 e doença por deposição de cadeia leve de IgG.
Em geral, a maioria dessas condições pode ser facilmente excluída com base em achados clínicos, histopatológicos e radiológicos.
TCAR: Tomografia computadorizada de alta resolução
A elevação do nível sérico do fator de crescimento endotelial vascular D (VEGF-D) maior que 800 mg/L é específico da LAM e confirma o diagnóstico diante de um quadro provável.
Na possível LAM, se a esclerose tuberosa também estiver presente, a TSCLAM pode ser considerada como diagnosticada.
Diagnostico diferencial
Não raramente, as pacientes recebem outros diagnósticos, uma vez que muitos sintomas são semelhantes aos de asma, doença pulmonar obstrutiva crônica (DPOC) e bronquite.
Os achados de cistos pulmonares não são específicos para LAM, apesar de ser o achado mais relevante para suspeição diagnóstica.
Outras doenças também podem se apresentar com presença de cistos pulmonares e devem ser consideradas no contexto de diagnóstico diferencial. São elas: DPOC (enfisema), doença de Birt-Hogg-Dubé, histiocitose de células de Langerhans, síndrome de Sjögren, pneumonia intersticial linfocítica, neurofibromatose tipo 1 e doença por deposição de cadeia leve de IgG.
Em geral, a maioria dessas condições pode ser facilmente excluída com base em achados clínicos, histopatológicos e radiológicos.
Tratamento
Os cuidados iniciais do paciente com LAM podem passar pelo manejo de complicações clínicas como pneumotórax, quilotórax e ascite quilosa.
Antes considerada uma doença fatal em mulheres em idade fértil para as quais não havia tratamento eficaz, exceto o transplante de pulmão. A descoberta da relação entre a LAM e a presença das mutações nos genes TSC1 e TSC2, provocou o desenvolvimento de estudos clínicos para a avaliação do sirolimo, um inibidor de mTOR.
Também para esta indicação terapêutica, visto que este medicamento já é indicado e amplamente usado na prática clínica na profilaxia da rejeição de transplantes.
Os pacientes com LAM que desenvolvem sintomas respiratórios devem fazer testes de função pulmonar periódicos. A LAM esporádica é geralmente uma doença progressiva caracterizada por deterioração da função pulmonar.
Em pacientes com TSCLAM e doença progressiva, recomenda-se acompanhamento regular da função pulmonar para detectar e intervir precocemente quando houver mudança no quadro clínico. Em pacientes com TSCLAM e sintomas mínimos, o risco de LAM grave parece ser menor do que naqueles com LAM esporádica.
Assim como outras doenças pulmonares, os pacientes com LAM devem ser incentivados a manter um peso normal e a não fumar. Embora não haja estudos específicos examinando o impacto da reabilitação pulmonar na LAM, evidências de benefício podem ser extrapoladas de outras doenças, incluindo DPOC.
Um quarto dos pacientes responde aos broncodilatadores inalatórios de acordo com critérios objetivos padrão e podem obter algum benefício clínico. Pacientes que respondem aos broncodilatadores tendem a apresentar obstrução ao fluxo aéreo e apresentam maior taxa de declínio da função pulmonar. Embora a inflamação bronquiolar seja observada em alguns pacientes, a eficácia dos corticosteróides inalados na LAM não foi avaliada
A pleurodese química pode ser realizada no primeiro pneumotórax para prevenir o aumento do risco de pneumotórax recorrente. A pleurodese cirúrgica geralmente é necessária para um pneumo ou quilotórax recorrente. O transplante pulmonar único / bilateral é realizado quando outras opções não têm sucesso.
Para pacientes com LAM, o sirolimo (inibidor de mTOR) pode ser usado para estabilizar ou melhorar a função pulmonar. A dose inicial deve ser de 2 mg/dia. As concentrações de sirolimo no sangue total devem ser medidas em 10-20 dias, com ajuste de dose para manutenção das concentrações séricas entre 5 -15 ng/mL. Uma vez que uma dose estável é alcançada, a monitorização terapêutica deve ser realizada pelo menos a cada três meses.
Angiomioipomas assintomáticos (< 4 cm de diâmetro) geralmente não precisam ser tratados, mas devem ser monitorados. Angiomiolipomas > 4 cm, com microaneurismas > 0,5 cm ou sangramento devem ser tratados por embolização arterial seletiva, terapia com sirolimo ou cirurgia poupadora de tecido renal.
A terapia com estrogênio deve ser evitada uma vez que pode acelerar a progressão da doença.
A taxa de progressão da doença e a gravidade são altamente variáveis. O principal preditor de prognóstico é a taxa de declínio da função pulmonar com LAM esporádica geralmente mais grave do que TSCLAM.
O que achou deste conteúdo? Não se esqueça de compartilhá-lo com um amigo!
Responsável técnico:
Dr. Rodrigo Abensur Athanazio
CRM 122658 | RQE 42009 e 42010